Instruks
Svimmelhed
Forkortelser:
ABCD2: Alder, blodtryk, (c)klinik, duration (varighed). TIA scoreskema.
CSD: Chronic Subjective Dizziness
POTS: Postural Ortostatisk Takykardi Syndrom
Definition: Svimmelhed dækker i almindelig tale over ørhed, snurren i hovedet, balanceusikkerhed eller generel utilpashed. Dette kan have mange årsager: kardielle, medicinbivirkninger, læsioner i centralnervesystemet eller i de perifere balanceorganer. De sidste to er ofte akut opståede, en hyppig årsag til henvendelse hos egen læge og i akutmodtagelser og derfor vigtige at kunne skelne i klinikken. Disse kan ofte præsentere sig som en falsk følelse af bevægelse, som også betegnes vertigo.
Vertigo opstår på baggrund af manglende eller konfliktfyldte informationer om kroppens position i forhold til omgivelserne. Balancen udgøres af tre sanser som hjernen opsamler informationer fra: synet, mellemørets vestibulære apparat og kroppens proprioceptorer. Denne information forarbejdes i hjernestamme, cerebellum eller banerne derimellem (centralt). En forstyrrelse enten i de sensoriske informationer eller den centrale forarbejdning vil give oplevelsen af svimmelhed/vertigo.
Udredning af svimmelhed
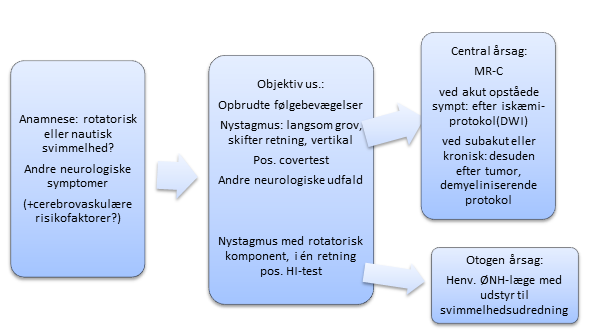
I. Grundig anamnese: væsentlig på grund af den brede opfattelse af, hvad svimmelhed er udover vertigo:
- Debut:
- Akut, subakut eller gradvist indsættende?
- Intermitterende eller konstant til stede?
- Varighed af svimmelhedsanfald.
- Type:
- Rotatorisk (som at køre i karrusel) eller nautisk (som at være på et skib, der gynger)?
- Falder det ikke indenfor disse to grupper må andre årsager end vertigo overvejes.
- Intensitet: Vestibulær årsag medfører oftest voldsom svimmelhed med svære ledsagesymptomer: utilpashed, kvalme, opkast. Centrale årsag har oftere mildere ledsagesymptomer.
- Provokerende faktorer: I hvilke situationer optræder svimmelhed?
- Ved positionsændring: fra liggende til siddende eller stående stilling: overvej ortostatisk eller cirkulatorisk betinget hypotension (gælder også med ledsagende neurologiske symptomer som kognitiv dysfunktion (Eng: lightheadedness), hemiformt udfald og paraparese).
- Ved mindste hovedbevægelse: overvej vestibulær årsag.
- Opstår svimmelhed i bestemte situationer eller under ophold på bestemte steder, evt. ledsaget af angstsymptomer, tegn til angstanfald: hjertebanken, hyperventilation, akrale paræstesier: overvej psykisk årsag (panikangst).
- Ledsagende symptomer:
- Fokale neurologiske udfald eller hovedpine: overvej central årsag.
- Tinitus, høretab, tydelig nystagmus, udtalte almensymptomer: overvej vestibulær årsag.
- Risikofaktorer:
Synsproblemer, medicin, alkohol og narkotika samt risikofaktorer for cerebrovaskulær sygdom (ABCD2score: Alder >60 år, Blodtryk >140/90, Clinical/kliniske tegn på apopleksi (neurologiske udfald), Duration/varighed >10 min, Diabetes mellitus.)
Årsager
- Otogen/vestibulær årsag:
- Neuritis vestibularis (akut indsættende vertigo, konstante symptomer, pos. hoved-impuls test, nystagmus til en side, negativ skew.)
- Benign positionel paroxysmal vertigo, BPPV (anfaldsvis, provokeres ved hovedbevægelse, pos. Dix-Hallpike).
- Menieres sygdom (anfaldsvis, ledsagende tinnitus, høretab).
- Central årsag: Påvirket balance, styringsbesvær af ekstremiteterne, gangusikkerhed, faldtendens.
- Ledsagesymptomer i form af halvsidig lammelse/føleforstyrrelse/ataxi, dobbeltsyn, eller påvirket bevidsthed. Evt. kortikale symptomer: synsfeltudfald, ordmobiliseringsbesvær eller neglekt. Typisk mindre subjektivt ubehag end ved sygdom i ligevægtsorganet.
- Akut debut ved apopleksi.
- Ved tumorer: tiltagende symptomer henover dage/uger typisk ledsaget af hovedpine.
- Ved dissemineret sklerose mere snigende eller fluktuerende forløb.
- Bilateral okklusion eller svære stenoser af de præcerebrale kar kan give ortostatiske symptomer (se nedenfor).
- Perifere nervesystem: Polyneuropati. Gang- og balanceusikkerhed, ikke akut debut, i sjældne tilfælde subakut- overvej da paraneoplastisk årsag, hyppigst snigende debut, ingen svimmelhed i liggende eller siddende stilling. Følelse af dårlig kontakt med benene, eller mellem ben og underlag, som om der gås på vat.
- ”Chronic Subjective Dizziness (CSD)”: Herved forstås svimmelhed som har været til stede i mere end 3 måneder og som er fluktuerende, og hvor anden årsag (vestibulær eller central) er blevet udelukket. Symptomerne er mest udtalt stående og gående, og typisk kan præcipiterende faktorer identificeres: otologisk sygdom (fx neuritis vestibularis, BPPV), medicinske sygdomme (fx kardial dysrytmi), commotio cerebri, whip-lash, psykiatrisk sygdom (fx panikangst, depression).
- Andet: Medicin, kardiovaskulær årsag: arytmier og ortostatisk hypotension, mediciniske årsager: hypoglykæmi, anæmi, elektrolytforstyrrelser.
Svimmelhed, der voldsomt forværres ved bevægelse af hovedet og beders ved at holde hovedet helt lige, bør medføre Dix-Hallpike undersøgelse (se nedenfor) for at bekræfte BPPV.
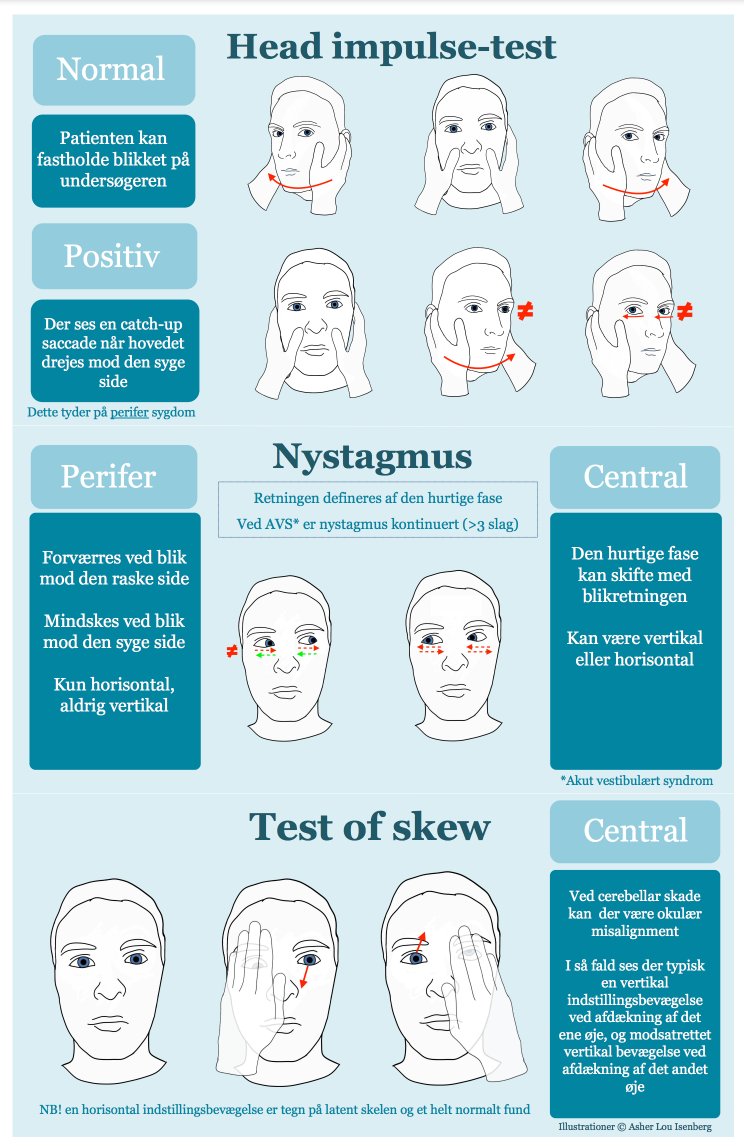
Pludseligt opstået (sekunder/minutter med forværring over timer), vedvarende, monosymptomatisk svimmelhed bør medføre HINTS-undersøgelse (Hoved-impuls, nystagmus, test of skew) for at differentiere mellem vestibulær og central årsag.
II. Objektive fund:
NB: Det er vigtigt at gøre sig klart om patienten har pågående svimmelhed ved undersøgelse idet nedenstående undersøgelser kun er pålidelige når patienten har pågående symptomer
- Øjenmotilitetsundersøgelse: Vurdering af følgebevægelser: er de glatte eller opbrudte? Opbrudte ses som et cerebellart og dermed centralt tegn, “øjenataksi”.
- Hoved-impulstest (HI) foretages forudsat, at patienten er i stand til at fokusere. Man begynder med patientens hoved roteret til en af siderne. Man beder patienten fiksere på undersøgerens næse og drejer hurtigt patients hoved mod midten. Dette gøres for begge sider. I tilfælde af vestibulær årsag (eksempelvis vestibularis neurit) mister patienten fixation, når man drejer hovedet mod den syge side. Ved central årsag mistes fiksation ikke.
- Nystagmus: Undersøgelse for spontan- og blikretningsnystagmus, som retningsbenævnes efter den hurtige fase.
Vestibulær nystagmus (som følge af f.eks. neuritis vestibularis) er spontant og konstant til stede, vil have den hurtige fase væk fra den syge side, forværres ved blik væk fra den syge side og mindskes ved kig mod den syge side (Alexanders lov) og har gerne have en rotatorisk komponent. Den intensiveres ved brug af Bartels brille, som umuliggør fiksering.
Ved vertikal nystagmus (up eller down beat) mistænkes central årsag.
Ved nystagmus, der skifter retning afhængig af blikretning (højrerettet ved blik mod højre, venstrerettet ved blik mod venstre) mistænkes central årsag.
- Skew deviation, vertikal okulær misalignment, detekteres bedst ved brug af cover test, hvor man beder patienten fiksere begge øjne på et punkt, herefter tildækkes det ene øje, tildækningen fjernes, hvis en korrektion af det tildækkede øje i det vertikale plan, observeres, betragtes testen som positiv og central årsag mistænkes.
- Dix-Hallpikes test: Testen er positiv ved vestibulær årsag, hvis der kommer vertigo og nystagmus mod det nederste øre efter latens på 2-10 sekunder (nystagmus varer > 15 sekunder) https://www.sundhed.dk/borger/sygdomme-a-aa/hjerne-og-nerver/illustrationer/video/bppv-diagnostik/
- Test af hørelse, fx ved fingergnidning foran hvert øre som screening for hørenedsættelse. Kan være nedsat ved central årsag og ved Menieres sygdom.
- Cerebellare tegn: ataksi/dyskoordination ved finger-næse-forsøg, finger-finger-forsøg og knæ-hæl-forsøg, intentionstremor, trunkal instabilitet (vurderes både siddende og stående).
- Hjernestammetegn: som cerebellare tegn, idet baner til cerebellum kan være afficerede, kranienervepareser (f.eks. øjenmuskel-, facialis, svælg og tungemuskulatur), Horners syndrom, hørenedsættelse, hikke, halvsidige sensoriske (evt. krydsede) og motoriske udfald.
III. Parakliniske undersøgelser:
- Blodprøver: hæmatologi, elektrolyt og infektionsstatus, nyre og levertal.
- Billeddannende: Er der blot ét tegn der tyder på central årsag og blot én cerebrovaskulær risikofaktor (ABCD2) til stede anbefales MR-C med DWI-sekvenser til undersøgelse for akut iskæmi, for størst diagnostisk sikkerhed 3-4 døgn efter iktus. Er der tegn (typisk subakut debut), der tyder på anden central årsag end iskæmi, bør MR-C ligeledes udføres, men da efter anden protokol (tumor- eller demyelinisering) og til subakut udførelse.
- Otologisk udredning: Er der tegn til vestibulær vertigo henvises til ØNH-specialist med specialudstyr til svimmelhedsudredning.
- Neurofysiologisk udredning: Er der tegn på perifer neuropati henvises til neurofysiologisk undersøgelse, hvor en nerveledningsundersøgelse oftest vil kunne afklare mistanken. Har patienten en normal nerveledningsundersøgelse, og er der anamnestiske eller objektive tegn til involvering af tynde nervefibre eller autonom dysfunktion, skal der henvises videre til laboratorium med særlig erfaring i disse undersøgelser (se evt. behandlingsvejledning for small fiber neuropati og autonom neuropati). Peger den kliniske præsentation ikke entydigt på en perifer neuropati, kan undersøgelse med evokerede potentialer afklare en central dysfunktion.
- Ortostatisk trykmåling: Er svimmelheden udløst af stillingsændringer skal en ortostatisk blodtryksmåling foretages. En blodtryksmåling på overarmen bør foretages forudgået af mindst 8 minutters hvile i horisontalleje. Hyppige trykmålinger kan demonstrere et tidligt eller forsinket trykfald. Et systolisk trykfald på 20mmHg eller et diastolisk trykfald på 10mmHg er abnormt, men et systoliske trykfald på 30mmHg eller derover har større diagnostisk sikkerhed. En isoleret pulsstigning på over 30 slag/min og samtidig symptomprovokation taler ligeledes for en ortostatisk intolerance (POTS).
- Vippelejetest: Er denne undersøgelse, trods klare ortostatiske symptomer, ikke diagnostisk afklarende, bør en regelret vippelejetest foretages. Formålet med en vippelejetest er at demonstrere, om de kliniske symptomer er ledsaget af et systemisk trykfald.
IV. Behandlingsvejledning:
Positions betinget svimmelhed med positiv Dix-Hallpike = BPPV. Behandling: Epleys manøvre (https://www.youtube.com/watch?v=jBzID5nVQjk)
Svimmelhed som følge af CNS-påvirkning. Medicinsk: for den bagvedliggende årsag (stroke, demyeliniserende lidelse, tumor), se respektive afsnit. Symptomatisk: ingen. Ved CSD anbefales SSRI-præparat.
Andre tiltag: tidlig mobilisering og balancetræning ved fysioterapi. Ved kronisk centralt betinget svimmelhed og vestibulær svimmelhed, som ikke responderer på repositioneringsmanøvrer, kan vestibulær rehabilitering rettes mod habituering af de udløsende situationer. Der foretages simple øvelser med sideblik, sensorimotorisk træning, balance og gang, som kan foretages i lokalt regi på faldforebyggende træningshold.
Øjenmotilitetsundersøgelser demonstreres med videoklip i ref.1.,
Referencer:
- HINTS to Diagnose Stroke in Acute Vestibular Syndrome. Three-step Bedside Oculomotor Examination More Sensitive Than Early MRI Diffusion-Weighted Imaging. J Kattah, A Talkad, D Wang, Y Hsieh, D Newman-Toker. 2009;40:3504-3510
- HINTS in the Acute Vestibular Syndrome: Pearls and Pitfalls. Kung NH, Van Stavern GP & Gold DR. J Neuro-Ophthalmol 2018; 38: 244-250
- Diagnosing Stroke in Acute Dizziness and Vertigo Pitfalls and Pearls. Tehrani AS, Kattah JC, Kerber KA, Gold DR, Zee DS, Urrutia VC, Newman-Toker Stroke 2017; 49: 788-795
- Application of the ABCD2 Score to Identify Cerebrovascular Causes of Dizziness in the Emergency Department. B Navi, H Kamel, M Shah, A Grossman, C Wong, S Poisson, W Whwossman, C Wong, S Poisson, W Whwtstone, SA Josephson, C Johnston, A Kim. 2012;43:1484-1489
- Task Force on Synkope, European Society of Cardiology, Europace 2004, 6, pp 467-537
- ”Chronic subjective dizziness” Staal CONTINUUM 2012, vol.18, nr. 5 p. 1118-1141
Dato for sidste revision: 29. marts 2019
Forfattere: Martin Ballegaard, Karen Ægidius
Tidligere forfattere: Rasha Saleem
Referenter: Asher Lou Isenberg, Mette Lindelof, Thor Pedersen
Godkender: Claus Z. Simonsen, redaktionsgruppe C
Keywords: Chronic subjective dizziness, vertigo, nystagmus, HINTS,